
痒疹や結節性痒疹ってどんな病気?
強いかゆみをともなう、硬いボコボコとしたもりあがり(結節)ができる皮膚の病気です1)。
結節性痒疹は「痒疹」と呼ばれる皮膚の病気で、一番多いタイプです。結節性痒疹のことを単に痒疹という場合もあります。
アトピー性皮膚炎のような病気や虫さされが関係していることもあります。
また、糖尿病、腎不全、肝臓の障害などが関係している場合がありますが、原因がわからないことも多くあります。
原因の一例
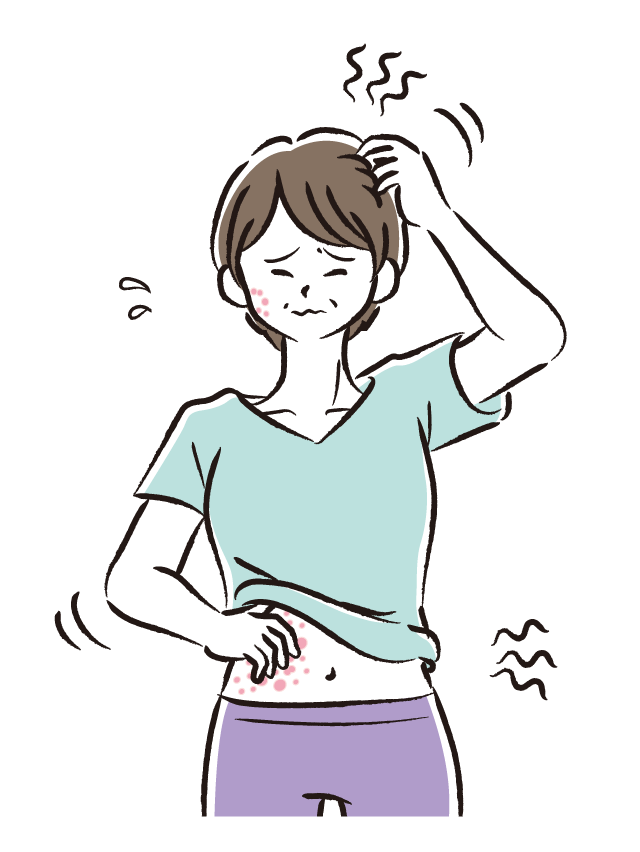

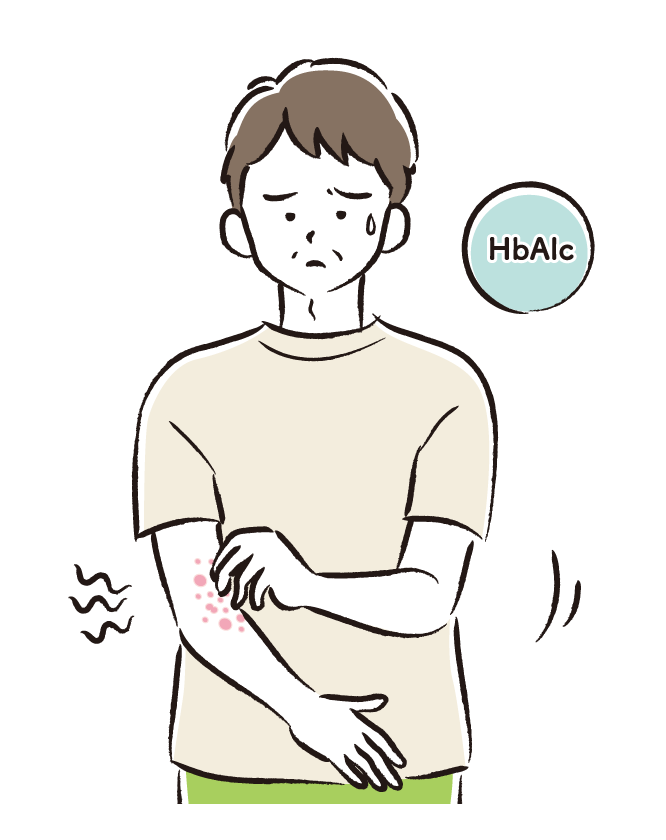
「痒疹」という病名で診断されている方は、実際にどのタイプなのか医師に聞いてみるとよいかもしれません。
たとえば、直径5mmから1cm超くらいの、大きめのブツブツ(結節)ができるのが結節性痒疹です。ブツブツ同士は独立して、まとまったりしない特徴があります2,3)。
痒疹のタイプ
-
結節性痒疹

-
多形慢性痒疹

-
その他の痒疹

どうして、こんなにかゆいの?
皮膚の深い部分(真皮)で、免疫細胞が暴走して炎症を起こしていることがわかってきました(2型炎症)。
免疫システムが過剰に働いて炎症を起こすことで、強いかゆみや硬いボコボコとした皮膚症状があらわれます。
また、かゆいので、掻くとさらに症状が悪化するという悪循環が生じやすくなるのです4,5)。
掻くことで、症状がひどくなる悪循環

2型炎症はもともと、免疫細胞が寄生虫やアレルギーを起こす物質から、からだを守るための免疫システムです6)。
この免疫システムが何らかの原因で暴走して、炎症を引き起こす物質をたくさん生み出し、その物質が皮膚や神経に作用することで、強いかゆみや硬いボコボコが生じているのです。
どんな治療があるの?
まずは、スキンケアとステロイド外用薬で治療を行います。原因がわかる場合は、その病気の治療もあわせて行います1)。
結節性痒疹は、皮膚の深い部分(真皮)で起きている炎症が原因です。そのため、塗り薬では効果が不十分な場合があります。
そうした場合は、内服薬を併用するなど、さまざまな治療が行われる場合があります1)。


使用できる薬剤は年齢によって異なります。
それでも良くならない場合は?
それでも良くならない場合、近年登場した抗体医薬品による治療が行われます。
抗体医薬品は原因となる物質のはたらきをピンポイントで狙い撃ちするお薬で、高い治療効果と副作用の軽減が期待できます。
結節性痒疹の場合は、免疫細胞の暴走によって皮膚の深い部分で起きている炎症に対して、炎症やかゆみのもととなる物質をブロックすることで効果を発揮します。




使用できる薬剤は年齢によって異なります。
なりたい姿を目指して、前向きに治療しましょう!
結節性痒疹になると、かゆみや見た目により、心理的にも社会生活にも影響が出やすいと考えられています。そのため、症状が悪化してくる前に早めに医療機関を受診するようにしましょう。
受診をする際に、医師と「結節性痒疹を治して、こんな生活を送りたい」という姿や想いを共有すると、どんなふうに治療を進めていくかの参考になります。
すでに受診中という方も、なりたい姿を医師に伝えることで治療を見直すきっかけになり、生活への影響をもっと抑えることができるかもしれません。
結節性痒疹は治りにくい病気と言われてきましたが、最近は治療が進歩してきています。ぜひ前向きに治療に取り組んでください。
こんなこと、諦めていませんか?
-

夜、ぐっすり眠る
-

結節を気にせずに
ファッションを楽しむ -

人目を気にせずに
旅行や温泉に行く -

対人関係で積極的になる
-

仕事や勉強に集中する
-

汗をかくスポーツを楽しむ
監修:石氏 陽三 先生
(東京慈恵会医科大学皮膚科学講座)
皮膚科専門医からのコメント
結節性痒疹は強いかゆみと、「ブツブツ」や「ボコボコ」とした皮膚症状ができる病気で、患者さんの社会生活にも大きな影響を与えてしまいます。
そのまま放置してもよくなることは少ないので、症状が広がったり、ひどくなる前に早めにお医者さんに相談しましょう。
また、治療を続けていても、気になる症状や悩みがあるなら、治療を見直す必要があるかもしれません。
最近はかゆみにも見た目にも困らない状態を目指せるようになっています。
まずはきちんと相談してみるとよいでしょう。

1) 佐藤貴浩ほか: 日本皮膚科学会ガイドライン 痒疹診療ガイドライン2020,
日本皮膚科学会雑誌. 2020; 130(7): 1607-1626
2) 岩⽉啓⽒監修, 照井正ほか編:標準⽪膚科学 第11版, 医学書院, p.235, 2020
3) 森⽥栄伸:⽪膚疾患 最新の治療 2021-2022(⾼橋健造ほか編), 南江堂, p.62, 2021
4) 国立医療研究開発機構:プレスリリース 長引くかゆみ、何回も引っ搔くと神経で増えるタンパク質が原因!―かゆみ治療薬開発への応用に期待―.
令和4(2022)年5月. https://www.amed.go.jp/news/release_20220509-01.html
[2022年11月15日アクセス]
5) 江川形平: アレルギー. 2020; 69(4): 256-259
6) Mack MR et al.: Trends Immunol. 2018; 39(12); 980-991